Leishmaniose
 |
É doença infecto contagiosa que pode ser classificada como zoonose, pelo fato de ser transmissível dos animais ao homem, e vice e versa. O agente causal dessa zoonose, é um protozoário, e como tal microscópico. Tem a forma ovo-arredondada, medindo de 2-4 X 1,5 a 2 micra, e possui além do núcleo um blefaroplasto, porém não possui flagelos. São várias as espécies desse grupo capazes de causar a doença, sendo as mais freqüentemente encontradas as seguintes, assim como os nomes vulgares respectivos para cada uma de suas correspondentes doenças:
1 – Leishmania donovani (Laveran y Mesnil, 1903): Agente das Leishmanioses viscerais, Calazar Indiano, Leishmaniose Infantil da Área do Mediterrâneo e o Calazar Americano ou Leishmaniose visceral americana.
2 – Leishmania canis (Cardamatis,1911): Leishmaniose visceral dos cães e gatos.
3 – Leishmania infantum (Nicole, 1908): Calazar na área do Mediterrâneo, hoje reconhecidamente idêntico ao Calazar Indiano, de Wright.
4 – Leishmania tropical (Wright, 1903): Agente da Leishmaniose cutânea ou botão do Oriente, Botão de Biskra ou Botão de Aleppo.
5 – Leishmania braziliensis (Vianna, 1911): Determina a Leishmaniose tegumentar americana, ou Leishmaniose cutaneomucosa, Espúndia, Uta, Úlcera de Baurú, etc.
Todas essas espécies de Leishmania já classificadas, têm em comum o fato de necessitarem para se reproduzir e atingirem a forma adulta, passarem por um hospedeiro invertebrado obrigatoriamente um mosquito diptero do gênero Phlebotomo. Tal característica de exigirem mais de um hospedeiro em seu ciclo evolutivo biológico, lhes conferem em Parasitologia a denominação de parasitas heteroxenos.
Os mosquitos do gênero Phlebotomo, hospedeiros intermediários desses parasitas unicelulares causadores dessas doenças, são vulgarmente chamados no Brasil por Biriguís, Mosquito Palha, Mosquito pólvora ou Cangalhinha, por serem de pequeno porte, medindo em torno de 2 a 3 milímetros, portanto menores que um pernilongo comum. Tais mosquitos tem hábitos noturnos, atacando suas vítimas para sugar sangue em geral no entardecer e começo da noite, e dessa picada transmitem para o novo hospedeiro (animal ou o homem), a doença, que assume duas formas distintas:
LEISHMANIOSE CUTÂNEA OU TEGUMENTAR – Essa forma clínica da doença, admite-se ser autóctone do Continente Americano. Os Índios ceramistas, pré-colombianos do Perú, representam em seus vasos numerosos estados patológicos, de modo que o médico e o historiador encontram nesses “huacos ” possibilidade de identificação de diversas enfermidades. No Perú é essa doença denominada Uta, assim parecendo não haver dúvida a respeito da existência da Leishmaniose tegumentar entre os habitantes da América Pré-colombiana. No Brasil, já no ano de 1885 foi a mesma observada e identificada ao Botão de Biskra, pelo médico Brasileiro A. Cerqueira. Em 1895, Breda, na Itália, descreveu-a em Italianos que, de S. Paulo, haviam voltado para sua pátria. Em 1908, começaram a afluir à Santa Casa de S. Paulo, numerosos doentes vindos das regiões assoladas pela doença, e como em sua maioria fosse procedentes da região Noroeste (Baurú), ficou a doença conhecida por Úlcera de Baurú. Apenas em 1909, Adolfo Lindeberg noticiou a descoberta do parasita dessa doença, que ele identificou ao agente causal do Botão do Oriente, descoberta posteriormente confirmada pelos cientistas Brasileiros Carini e Paranhos.
LEISHMANIOSE VISCERAL – O cientista Brasileiro Carlos Chagas, descobridor de todo o ciclo da doença que hoje leva seu nome (Doença de Chagas), percorrendo nos anos de 1911 e 1912 o Vale do Rio Amazonas, suspeitou da ocorrência do Calazar, nessa região; Nome esse que também é sinônimo dessa forma clínica da doença Pesquisas de Evandro Chagas, irmão de Carlos Chagas, também cientista, é inclusive criador de um teste de soro-aglutinação para diagnóstico dessa doença, permitindo identificar as diferentes espécies de Leishmanias. Essa forma clínica (Visceral), é aquela freqüentemente encontrada entre os animais sensíveis como o cão ou o gato, além da cobaia utilizada em laboratório.
O mosquito hospedeiro intermediário, do gênero Flebótomo ( Phlebotomo), no qual gênero foram já descritos várias espécies (P. Whitmani. P. Pessoai e P.migonei entre outros), ao sugar sangue de um animal (ou do homem) infectado, também de contamina, e em seus intestinos e glândulas salivares esse protozoário se multiplica, sendo então as chamadas formas de leptomonas encontradas no buco-faringe desses mosquitos. Tais mosquitos, ao sugarem sangue posteriormente, pelo fato de por assim dizer injetarem na picada da pele sua saliva, por ser esta anti-coagulante e assim evitar que o sangue da sua vítima se coagule, injetam nesse ato também tais formas infectantes da Leishmania, a qual caindo da circulação sanguínea desse novo hospedeiro (chamado porisso hospedeiro definitivo), vai dessa forma reproduzir a doença, numa das formas clínicas anteriormente citadas.
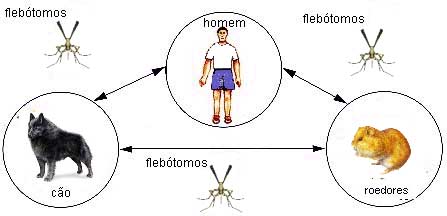
O período chamado de incubação (período que vai da picada pelo mosquito infectado até o aparecimento dos primeiros sintomas) varia entre 10 e 25 dias, podendo, no entretanto, chegar até um ano. Após esse período aparecem em geral pápulas na pele do animal ou do homem infectado, pápulas essas nada características, porém proriginosas (coçam) determinando sensação de calor e dor. Ocorre também nessa fase adenopatia (inflamação) dos gânglios próximos a picada pelo mosquito. Nessa ocasião, sendo feita punção desses gânglios inflamados, deverão ser encontradas as formas infectantes do protozoário. O gânglio linfático inflamado se necrosa, e assim lesado acaba por vir a furo para evacuar esse material purulento, ficando em seu local uma úlcera, denominada de cancro espúndico.
Nessa forma clínica a doença nessa fase é facilmente diagnosticavel pela exibição de úlceras cutâneas características. Em alguns casos, no entretanto, a doença cutânea assume formas não ulcerosas, chamadas de impetiginoide ou tuberiformes, além de verrugosas e franboesoides, estas últimas assim denominadas pela sua semelhança com a fruta framboesa . O evoluir dessa doença, sem tratamento adequado, leva a lesões graves e deformantes, inclusive com perdas irrecuperáveis muitas vezes do nariz e da epiderme do rosto.
Na sua forma visceral, as lesões sendo internas, principalmente no baço, se traduzem por aumento de volume desse órgão (esplenomegalia), além de febre e dor abdominal. Sua evolução leva também a hepatomegalia (aumento de volume do fígado).
PROFILAXIA DA DOENÇA – A mais eficiente medida de prevenção do mal, ainda é o combate ao mosquito hospedeiro intermediário, impedindo-o de se multiplicar, pela aplicação de inseticidas em seus criatórios . Paralelamente, isolamento dos hospedeiros definitivos enfermos, ou seu tratamento quando possível. Têm os mosquitos hospedeiros intermediários (Flebótomos), uma característica peculiar: Atividade crepuscular e no início da noite, quando tem atividade intensa a procura de suas vítimas para serem sugadas, pois é o sangue seu alimento, ou melhor, apenas as fêmeas desses mosquitos nutrem-se de sangue. Já os machos desses mosquitos por terem vida curta, alimentam-se de frutas silvestres por breve período. Durante a fase do dia, procuram esses mosquitos abrigo ou no interior das residências ou em matas em local protegido dos ventos. São freqüentemente encontrados em tocas de outros animais como tatus , buracos em paredes de construções, ocos de paus ou bambus ou similares. Em matas fechadas, devido a pouca luz em seu interior, podem ser visto mesmo durante o dia, inclusive ativos a procura de possíveis animais ou o próprio homem para ser sugado.
DIAGNÓSTICO – Existe um teste , criado pelo cientista Brasileiro Montenegro no ano de 1926, bastante eficiente. Trata-se de uma intradermorreação, chamada em sua homenagem por Reação de Montenegro, consistindo-se de uma simples reação alérgica, obtida pela inoculação por via intradérmica de uma suspensão de leptomonas às quais foi juntadoo fenol para sua esterilização.
TRATAMENTO – Vários medicamentos quimioterápicos, como o Tártaro Emético, Tartarato de sódio e antimonila, Fuadina, Eparseno (Amino-arseno-fenol), arsenito de sódio, e o glutamato de antimônio sódico, entre outros, foram já utilizados, porém todos determinando paralelamente graves reações secundárias , o que inviabiliza seu tratamento, a não ser em pouquíssimos casos, e nestes obrigando acompanhamento médico direto e permanente.
VACINAÇÃO PREVENTIVA – O médico Brasileiro Samuel Barnsley Pessôa, professor da Faculdade de Medicina da Universidade de S. Paulo , já falecido, no ano de 1939 empregou com sucesso uma vacina preparada por cultura do protozoário em suspensão fenolada, vacina essa aplicada em três doses. Tal vacina foi aplicada em localidade altamente endêmica, com pleno sucesso. Em animais, no entretanto, ainda não empregada por motivo que desconheço.
CONCLUSÃO – Dada a dificuldade de tratamento eficiente dos animais infectados, assim como reações secundárias graves quando o tratamento é tentado, no estágio atual de nosso conhecimento é prescrito o sacrifício dos animais enfermos, principalmente em se tratando do cão ou do gato, com o fito de assim impedir o contágio humano. Pessoas infectadas com o parasita, devem ser obrigatoriamente isoladas em local apropriado, a fim de ser impedido serem sugadas pelos vetores Flebótomos, interrompendo a cadeia evolutiva do protozoário. Trata-se, no entretanto, de uma doença chamada exótica, felizmente presente em pouquíssimos locais do território Brasileiro. Por essas características, quando diagnosticado um foco da doença, fazem-se necessárias medidas enérgicas para sua erradicação, sob pena de sua disseminação.
São José do Rio Preto - SP








